Что может показать УЗИ при исследовании органов у детей

Оглавление
- Общие приготовления ребенка к УЗИ
- Оценка влияния обследования, показания, нормы
- Возрастные ограничения детям, проходящим УЗИ
- УЗИ во время беременности
- УЗИ сердца ребенку (эхокардиография - ЭхоКГ)
- УЗИ брюшной полости ребенку
- УЗИ почек ребенку
- УЗИ мозга ребенку (нейросонография)
- Видео
Общие приготовления ребенка к УЗИ
 |
| Основная задача подготовки ребенка к УЗИ – обеспечить позитивный настрой |
Зачем врач педиатр направляет ребенка на УЗИ? Целей может быть несколько:
- Плановый контроль состояния здорового ребенка для того, чтобы убедиться, правильно ли развивается малыш, нет ли каких-либо отклонений от нормы в соответствии с его возрастом.
- Определить причину уже выявленных отклонений от утвержденных норм физического или психического развития ребенка.
- Подтвердить или опровергнуть клинический диагноз.
УЗИ – простая по выполнению и непродолжительная по времени, безболезненная и безвредная для ребенка диагностическая процедура. Поэтому никаких страхов или опасений у родителей вызывать не может. Врачи всегда подробно объясняют смысл и необходимость процедуры, как к ней подготовиться.
Важным этапом подготовки к УЗИ является обеспечение психологического спокойствия и позитивного настроя ребенка. В первую очередь это касается детей старше 3 лет, который понимают, что они оказались в больничной обстановке и вокруг незнакомые люди в белых халатах, которые собираются с ними что-то делать.
Ребенка нужно подготовить к процедуре, рассказать (лучше в игровой форме), что такое УЗИ, заинтересовать тем, что он может увидеть на экране, как работают его органы.
Самым неприятным моментом для ребенка может быть нанесение геля на кожу, обычно это вызывает ощущение холода. Чтобы не вызвать внезапный испуг, также как и при умеренном надавливании датчиком на кожу, ребенку нужно заранее объяснить действия врача, не употребляя таких негативных слов как «это будет не больно» или «это не страшно».
Для новорожденных, грудничков и детей до 3 лет исследование лучше проводить в период физиологического сна.
Перед исследованием некоторых анатомических зон или органов требуется специальная подготовка, о чем лучше узнать заранее в той клинике, где пациент планирует проводить обследование. Но есть общие рекомендации, которых придерживаются все медицинские клиники. Перед тем, как идти на УЗИ, кроме психологического настроя ребенка, нужно приготовить:
- Направление на УЗИ от лечащего педиатра
- Полотенце для удаления геля
- Сменную обувь
- Удобную одежду
- Любимую игрушку для малыша
Если ребенок будет вести себя спокойно, процедура не займет больше 15-20 минут. Все это время родители могут находиться рzдом с малышом.
 |
| УЗИ новорожденного |
Особенности подготовки
УЗИ головного мозга, сердца, щитовидной и вилочковой желез, суставов, наружных лимфатических узлов, мышц не требуют никакой специальной подготовки. Органы, расположенные внутри брюшной полости или в малом тазу, требуют предварительной подготовки.
Это связано с тем, что ультразвуковые волны, испускаемые датчиком, свободно проходят сквозь менее плотные анатомические структуры, но отражаются от плотных структур и воздушных образований. В зависимости от степени отражения волн (эхолокации) и формируется изображение органов на мониторе.
Основными барьерами для прохождения ультразвука при обследовании органов брюшной полости и малого таза являются пузырьки газа и воздуха в желудке и кишечнике, остатки пищи и скопление каловых масс. Поэтому провести качественный осмотр этих органов можно только при условии очищения пищеварительного тракта от газов и пищи.
- За 2-3 дня до обследования необходимо убрать из рациона питания ребенка продукты, приводящие к брожению и образованию газов.
![исключить из рациона продукты, вызывающие брожение исключить из рациона продукты, вызывающие брожение]()
Перед УЗИ нужно исключить из рациона продукты, вызывающие брожение - При склонности к метеоризму по согласованию с врачом можно дать ребенку сорбент (активированный уголь) или ферментный препарат, а грудничкам – Симетикон.
- При запорах накануне поставить очистительную клизму.
- Исследование проводят натощак, поэтому:
- грудничкам исследование нужно проводить через 2-3 часа после кормления,
- ребенку от 1 до 3 лет – через 4 часа после приема пищи,
- детям старше 3 лет – через 6-7 часов.
- За 1 час до УЗИ прекратить прием жидкости.
Особенностью подготовки к УЗИ мочевого пузыря является наполнение мочевого пузыря:
- Детям до 1 года можно дать попить смесь, молоко или воду за 15-20 минут до УЗИ.
- Детям старше вначале нужно опорожнить мочевой пузырь, а за 1,5 часа до исследования дать постепенно выпить жидкость (лучше сладкий чай из термоса):
- в возрасте 1-2 года - 100-200 мл,
- 3-6 лет – 600 – 900 мл,
- 7 и старше – 1 – 1,5 л.
Дополнительные сведения
В один день нельзя проводить УЗИ и рентгенологическое или эндоскопическое обследование (гастроскопия, колоноскопия), т.к. остатки воздуха или бария в желудке или кишечнике могут исказить результаты УЗИ.
Не забудьте взять с собой в клинику результаты предыдущих обследований (УЗИ, рентген, КТ или МРТ), это поможет врачу обратить особое внимание на конкретный орган. А чтобы отвлечь малыша, возьмите его любимую игрушку.
Правильная подготовка к проведению УЗИ – залог качественного обследования и успешного лечения
Оценка влияния обследования, показания, нормы
 |
| УЗИ – самый безопасный и простой метод обследования ребенка |
Наиболее востребованным методом визуальной диагностики детей является УЗИ. Метод основан на использовании ультразвуковых волн, которые абсолютно безопасны для малышей. Необходимой аппаратурой оснащены все лечебные учреждения, процедура:
- простая;
- непродолжительная по времени;
- неинвазивная;
- безболезненная;
- высокоинформативная.
УЗИ используется как для скрининга у здоровых детей, так и для определения и уточнения причины болезней. Для обследования детей применяют не все аппараты, а лишь те, что имеют специальные педиатрические датчики с широким разрешением и глубиной просмотра 5-10 см (у взрослых глубина просмотра может быть до 15-30 см). В неонатологии для обследования плода и при УЗИ детей раннего возраста используют микроконвексные датчики с частотой 5,0-8,0 МГц.
Почти вековой опыт использования УЗИ в медицине показывает отсутствие какого-либо негативного влияние на организм. Несмотря на это, как и любые другие вмешательства, назначают УЗИ детям лишь в тех случаях, когда это необходимо для своевременного определения отклонений от нормального развития ребенка, начиная с внутриутробного периода:
- УЗИ плода входит в обязательные скрининговые программы обследования беременных:
- 1-е УЗИ в 10-14 недель беременности,
- 2-е в 20-22 недель беременности,
- 3-е в 32-34 недель беременности.
- Обязательное УЗИ в течение 1-го года жизни:
- головной мозг (нейросонография);
- тазобедренный сустав;
- органы брюшной полости;
- щитовидная железа;
- сердце.
- УЗИ обследование при диспансеризации детей в 7 лет перед поступлением в образовательные учреждения и в 14 лет, (переломный, препубертатный период).
- По показаниям, которые определяют лечащий врач педиатр или врач специалист.
 |
| УЗИ тазобедренного сустава новорожденному |
Показания к УЗИ
Направляют ребенка на УЗИ сердца при появлении жалоб или симптомов, характерных для отклонений от нормы:
- покашливание и одышка при движении, ребенок после нагрузки садится на корточки, чтобы отдышаться,
- появление цианоза губ или носогубного треугольника после незначительной физической нагрузки, плача или интенсивного сосания,
- жалобы на частые головные боли и боли за грудиной,
- повышение или понижение артериального давления,
- появление шумов в сердце при выслушивании,
- нарушение ритма сердца,
- отеки на ногах,
- быстрая усталость, внезапные потери сознания, пульсация шейных вен,
- после перенесенного инфекционного заболевания длительное время остается повышенная температура,
- при подозрении на развитие пороков сердца (врожденных или приобретенных)
Обследование органов брюшной полости назначают при появлении следующих симптомов:
- боли, дискомфорт в животе,
- нарушение стула (запоры, диарея), боли при дефекации,
- повышенное газообразование в кишечнике,
- тошнота, рвота, горечь во рту, отрыжка, изжога, неприятный запах изо рта,
- снижение аппетита,
- желтушность кожных покровов,
- резкое или прогрессирующее снижение веса,
- появление слизи, крови в кале,
- у детей до 1 года – частые срыгивания и слабый набор веса (менее 800 г в месяц).
Поводом для обследования почек могут быть такие жалобы или симптомы:
- боли в пояснице или внизу живота,
- болезненное или затрудненное мочеиспускание,
- повышение АД, головные боли,
- отечность на лице, под глазами,
- повышение температуры тела, озноб,
- наличие патологических изменений в общем анализе мочи (много лейкоцитов, появление эритроцитов, белка),
- кровь в моче,
- подозрение на онкологическое заболевание,
- травма живота, таза.
Исследование головного мозга (кроме обязательной нейросонографии) может быть показано:
- при отставании ребенка в физическом и психическом развитии,
- при подозрении на родовую травму головного мозга,
- при наличии признаков нарушения слуха, зрения, двигательных функций,
- при судорогах, потере сознания или обмороках.
Нормальные показатели при расшифровке результатов УЗИ
Организм ребенка претерпевает ежедневные изменения в течение всего периода роста, меняется структура, размеры, расположение органов, биохимические показатели, гормональный фон. Любые отклонения от установленных нормативов роста и развития ребенка необходимо своевременно выявить и проанализировать, чтобы не допустить серьезных последствий. Для этого также используется метод УЗИ, с помощью которого можно измерить размеры органов, увидеть их расположение, сопоставить полученные результаты с нормальными показателями.
- При обследовании печени обращают внимание на поперечный размер правой и левой долей, сравнивая с нормальными показателями:
- в 1 год правая доля 60 см, левая – 33 см;
- в 5 лет правая доля 84 см, левая – 41 см;
- в 9 лет правая доля 100 см, левая – 47 см.
![Определение размеров печени Определение размеров печени]()
Определение размеров печени - Размеры желчного пузыря:
- в 2-5 лет длина 30-50 мм, ширина 13-24 мм;
- в 6-8 лет длина 45-75 мм, ширина 10-20 мм;
- в 9-11 лет длина 35-60 мм, ширина 11-30 мм;
- в 12-16 лет длина 40-80 мм, ширина 12-27 мм.
- Размеры поджелудочной железы:
- до 1 месяца головка 11 мм, тело 7 мм, хвост 11 мм;
- до 1 года головка 16 мм, тело 9 мм, хвост 13 мм;
- до 5 лет головка 18 мм, тело 11 мм, хвост 19 мм;
- до 10 лет головка 17 мм, тело 11 мм, хвост 19 мм;
- до 18 лет головка 21 мм, тело 12 мм, хвост 21 мм.
- Размеры селезенки:
- новорожденный длина 38 мм, ширина 40 мм;
- до 3 лет длина 62 мм, ширина 30 мм;
- до 5 лет длина 76 мм, ширина 42 мм;
- до 7 лет длина 88 мм, ширина 43 мм;
- до 10 лет длина 92 мм, ширина 46 мм;
- до 15 лет длина 102 мм, ширина 51 мм.
- Свободной жидкости в норме в брюшной полости не должно быть.
- Диаметр пилорического отдела желудка (место соединения с желудка с 12-перстной кишкой) у новорожденных не должен быть больше 8-10 мм, а длина – 18 мм (удлинение приводит к замедлению, а в дальнейшем – к прекращению продвижения пищи).
- Диаметр пищеводного отверстия диафрагмы не должен быть шире 10 мм.
- Смещаемость почки от 1,8% до 3% - это избыточная подвижность, а больше 3% расценивается как нефроптоз (опущение почки).
- Средние параметры сердца у ребенка в возрасте 1 год:
- диаметр желудочков при максимальном наполнении правого – 1,4 см, левого – 4,2 см;
- предсердие правое 1,1 см, левое 2,4 см;
- перегородка 0,5 см.
Таблица нормальных показателей УЗИ головного мозга детей:
| Структуры | Новорожденные, мм | 3 месяца, мм |
| Боковые желудочки | Передние 2–4, затылочные 10–15, глубина до 4 | Передние до 4, затылочные до 15, глубина 2–4 |
| Третий желудочек | 3–5 | до 5 |
| Четвертый желудочек | до 4 | до 4 |
| Большая цистерна | не больше 40 | 6 |
| Подпаутинное пространств | до 3 | до 3 |
Все утвержденные в неонатологии и педиатрии нормы, которые определяют при обследовании с помощью УЗИ, не являются основанием для установления диагноза, но врачи обращают пристальное внимание на любые выявленные отклонения.
Возрастные ограничения детям, проходящим УЗИ
 |
| Не существует возрастных ограничений для проведения УЗИ |
УЗИ сопровождает человека всю жизнь, начиная с внутриутробного периода. Обследование плода проводят исключительно с целью своевременного выявления генетических патологий, аномалий и пороков развития. В течение первого года жизни УЗИ является обязательной процедурой для исключения травматических и ишемических повреждений органов во время родов, диагностирования врожденных заболеваний и уродств.
Ограничений по возрасту и частоте использования УЗИ не существует. Метод можно использовать у детей так часто, как того требует конкретная ситуация:
- при наличии опухолей (доброкачественных или злокачественных), при хронических болезнях УЗИ применяют с целью динамического контроля до 3-4 раза в год,
- диагностическая биопсия, пункция, малые оперативные вмешательства производят под контролем УЗИ,
- в послеоперационном периоде контрольные УЗИ иногда приходится выполнять ежедневно, а в экстренных ситуациях – несколько раз в день.
 |
| Пункционная биопсия печени под контролем УЗИ |
УЗИ во время беременности
Все 9 месяцев беременности женщина находится под пристальном наблюдении врача акушера-гинеколога. Все манипуляции с хрупкими организмами беременной и малыша строго регламентированы приказом Минздрава РФ № 572 от 01.11.2012 г. В Приложении № 5 указаны сроки проведения скрининга с помощью УЗИ, оптимальные для изучения состояния плода, выявления аномалий развития, оценки состояния плаценты и внутренних половых органов женщины. Основная цель пренатального скрининга – оказание необходимой своевременной помощи по сохранению беременности и сохранению жизни и здоровья матери и плода.
 |
| Плановое УЗИ беременной |
Плановое УЗИ проводится трехкратно, в каждый триместр беременности.
- В 1-м триместре на сроке 11-14 недель. Цель УЗИ:
- Подтверждение маточной и исключение внематочной беременности (при наличии подозрений на развитие внематочной беременности УЗИ делают раньше – 5-7 неделя)
- Изучение места расположения будущей плаценты (хориона) и ее структуры
- Оценка состояния яичников (наличие кист, размер, аномалии развития)
- Изучение состояния матки (наличие миоматозных узлов, опухоли, аномалии развития)
- Определение количества эмбрионов в матке
- Изучение двигательной активности плода, частоты сердечных сокращений
- Измерение копчико-теменного размера плода
- Обнаружение признаков синдрома Дауна (по ширине шейно-воротникового пространства) и других грубых пороков развития.
- В срок 18-24 недели (2-й триместр), когда все органы плода сформированы и завершен процесс образования плаценты из хориона, проводят исследование с целью:
- Определить соответствие роста и развития плода со сроком беременности (крупный плод или задержка развития).
- Изучить анатомические особенности строения всех органов и систем плода, выявить пороки развития.
![Порок развития плода (спина бифида – расщепление позвоночника) Порок развития плода (спина бифида – расщепление позвоночника)]()
Порок развития плода (спина бифида – расщепление позвоночника) - Провести фетометрию (определить основные размеры плода)
- Изучить состояние плаценты (локализация, размеры, степень созревания) и наличие предлежания
- Определить количество околоплодных вод (маловодие или многоводие)
- Определить количество пуповинных сосудов (в норме их 3)
- Исключить истмико-цервикальную недостаточность, длина шейки матки должна быть 3-4 см
- Определить пола ребенка.
- УЗИ в 3-м триместре (30-34 неделя), включая доплерометрию (исследование сосудистого кровотока), оценивает показатели:
- Основные размеры и вес плода, динамику прироста по сравнению со 2-м триместром.
- Наличие пороков развития, решение вопроса о сроках коррекции выявленных аномалий (сразу после родов или позднее).
- Состояние пуповина (наличие узлов, обвития).
- Степень созревания плаценты, наличие или отсутствие плацентарной недостаточности.
- Изучение состояния родовых путей, соответствие с размерами плода, измерение длины шейки матки.
- При наличии рубца на мате изучение его состояния, решение вопроса о методе родоразрешения.
- Определение предлежания плода
 |
| Тазовое предлежание плода |
Кроме плановых УЗИ обследование беременных может проводиться и внепланово в связи с появлением экстренных или неотложных состояний, требующих своевременного оказания медицинской помощи:
- Угроза невынашивания беременности при истмико-цервикальной недостаточности или прерывания беременности при появлении кровянистых выделений.
- Подозрение на замершую или внематочную беременность.
- Обнаружение или прогрессирование миомы матки или опухоли яичника.
- Угроза инфекционного или травматического повреждения плода.
При высоком риске развития хромосомных аномалий, наличии неблагоприятного генетического анамнеза на 2-3-4-6 месяцах беременности делают генетическое УЗИ.
На каком сроке можно узнать пол ребенка
Мама и папа малыша всегда с нетерпением ждут того момента, когда они узнают, кто родится – мальчик или девочка. Пол малыша важно знать и для врачей, особенно при наличии факторов риска передачи генетических болезней, чтобы своевременно планировать возможность пролонгирования или прерывания беременности.
Половые клетки образуются на 5 неделе беременности, но половые железы начинают формироваться только на 7-й неделе. Несмотря на то, что пол уже генетически определен, увидеть это пока невозможно.
На 8-й акушерской неделе у девочек формируются яичники, а у мальчиков – яички, которые почти сразу начинают вырабатывать тестостерон (мужской половой гормон).
Наружные половые органы начинают появляться на 10-11 неделе, но на этом сроке пока нельзя отличить мальчика от девочки. И только к 12-й неделе половой бугорок превращается в половой член или клитор.
С этого момента (12 недель) уже можно определить пол малыша, но только на аппаратах экстра-класса с реконструкций 3D или 4D.
 |
| Определение пола ребенка (мальчик) на 12 неделе беременности на 3D УЗИ |
При обычном, двухмерном, УЗИ пол малыша определяют после 20-й недели, т.е. во время 2-го обязательного УЗИ. В более поздние сроки, ближе к родам, определить пол бывает трудно, т.к. плод из-за больших размеров становится менее подвижным в полости матки.
 |
| Определение пола ребенка на УЗИ (20-я неделя): мальчик слева, девочка справа |
УЗИ сердца ребенку (эхокардиография - ЭхоКГ)
 |
| Плановое УЗИ сердца |
Сердечная мышца у плода формируется к 5 неделе, а наличие камер сердца и сердечные сокращения можно уже определить на 9-й неделе беременности.
УЗИ сердца входит во все обязательные скрининговые программы здоровых детей, начиная с внутриутробного развития:
- 1-й триместр беременности – определяют частоту сердечных сокращений (140-160 ударов в минуту)
- 2-й триместр – уже сформирована структура сердца, клапаны, перегородки, можно рассмотреть аномалии развития, ранние пороки сердца.
- 3-й триместр – могут проявиться поздние пороки сердца, решаются вопросы о сроках коррекции выявленных аномалий.
- У новорожденных в возрасте 1 месяц определяют размеры отдельных частей сердца (толщина стенок желудочков и предсердий, перегородок, размеры камер сердца), определяют функцию миокарда.
- В 1 год – определяют соответствие состояния миокарда возрастным нормам (у детей размеры сердца в 2 раза больше, чем у взрослых по отношению к массе тела).
- В 7 лет – контрольное УЗИ перед школой для определения сердечных функций.
- В 14 лет – препубертатный период, связанный с гормональной перестройкой детского организма, в это время нередко возникают патологические состояния в деятельности сердечнососудистой системы в связи с несоответствием темпов роста тела и изменения размеров внутренних органов.
Показанием для внепланового исследования сердца у ребенка является перенесенная беременной женщиной краснуха, гипоксия плода во время родов, а также появление жалоб или симптомов, требующих выяснениz причины.
Детям чаще всего проводят УЗИ сердца через грудную клетку, размещая датчик на кожу передней поверхности, когда ребенок лежит на спине. Иногда врач может повернуть малыша на бок, редко – на живот. В сложных диагностических случаях или для послеоперационного контроля проводят чрезпищеводную эхоКГ, когда датчик подводят к сердцу через пищевод.
С помощью обычного УЗИ сердца или в сочетании с доплерометрией изучают строение и работу сердца, уровень кровоснабжения сердечной мышцы, определяют соответствие с нормами или характер отклонений, выявляют наличие пороков или патологических изменений.
 |
| Вид сердца в норме на УЗИ |
Перед УЗИ сердца специальной подготовки не требуется, родители должны обеспечить только психологическое спокойствие малыша .Движения ребенка во время УЗИ не являются помехой, но психическое беспокойство, страх, плач, испуг могут исказить результаты эхоКГ.
Чаще всего у детей выявляют следующую патологию:
- Врожденные аномалии развития сердца: нетипично расположенная хорда ЛЖ, открытое овальное окно и другие.
- Врожденные пороки сердца:
- дефект (неполное заращение) межжелудочковой или межпредсердной перегородок,
- открытый артериальный проток,
- порок аортального или митрального клапана,
- стеноз (коарктация) аорты и др.
- Приобретенные пороки сердца: стеноз, недостаточность митрального клапана.
- Нарушение ритма.
- Гипертрофия камер сердца.
- Новообразования.
- Миокардит, эндокардит, перикардит.
- Тромбы в камерах сердца.
- Инфаркт миокарда.
 |
| Дефект межпредсердной перегородки на УЗИ |
УЗИ сердца, проведенное с целью скрининга или по клиническим показаниям, – важный этап получения информации о функциональных способностях сердца ребенка. Эти сведения необходимы для планирования объема физической активности у здоровых детей и объема медицинской помощи (консервативной или оперативной) в случае обнаружения патологического состояния.
Заболевания, связанные с воспалительным процессом, нарушением ритма сердца или кровоснабжения миокарда требуют назначения консервативной терапии, иногда продолжительной по времени. Врожденные и приобретенные пороки сердца, аномалии развития поддаются коррекции оперативными методами. Все эти случаи требуют динамического УЗИ контроля, не зависимо от возраста ребенка.
Родителям не стоит бояться, и, тем более, отказываться от повторных УЗИ, т.к. процедура абсолютно безопасная и безболезненная для ребенка. Чтобы избежать серьезных осложнений, следует довериться врачам и выполнять все рекомендации
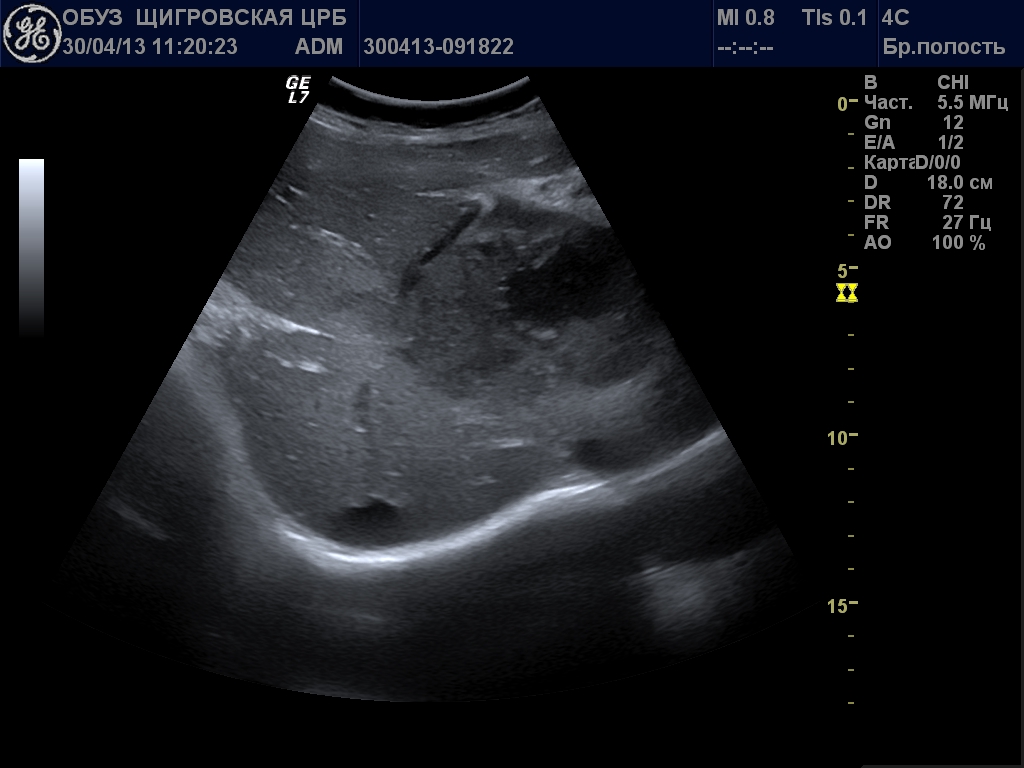
УЗИ брюшной полости ребенку
 |
| УЗИ органов брюшной полости |
В понятие «УЗИ брюшной полости» входит обследование пищевода, желудка, кишечника, печени, желчного пузыря, поджелудочной железы, селезенки. Применение безопасного и безболезненного метода УЗИ у детей позволило отказаться во многих случаях от длительных, болезненных диагностических процедур – дуоденальное зондирование, пункционная биопсия, эндоскопические и рентгенологические методы.
Необходимость в обследовании органов брюшной полости возникает в течение всей жизни. УЗИ брюшной полости начинают еще до рождения ребенка, внутриутробно.
- Делают это во время плановых УЗИ беременных. Формирование пищеварительной трубки происходит на 4-8 неделе беременности, аномалии органов пищеварения можно увидеть на УЗИ на 11-12 неделе:
- аномалии кишечника: атрезия 12-перстной кишки (заращение просвета), внутрикишечная мембрана, стеноза, дивертикулы, кисты,
- гепатомегалия (печень очень больших размеров), врожденный гепатит,
- атрезия (зарастание) пищевода, 12-перстной кишки, желчного протока,
- врожденный пилоростеноз
- диафрагмальная грыжа
- агенезия желудка (отсутствие органа) и др.
![Атрезия 12-перстной кишки Атрезия 12-перстной кишки]()
Атрезия 12-перстной кишки - После рождения малыша в течение первого месяца проводят обследование брюшных органов у здоровых детей с целью изучения соответствия органа существующим нормам по размерам, локализации, структуре ткани.
- Во время плановых диспансеризаций ребенка перед школой в 7 лет и в препубертатном периоде в возрасте 14 лет исследуют функциональное состояние органов пищеварения для исключения дисфункции желчного пузыря и протоков, желчнокаменной болезни, панкреатита.
Кроме планового обследования УЗИ брюшной полости делают при наличии экстренных показаний (подозрение на аппендицит, абсцесс, травмы и пр.), а также при появлении жалоб или симптомов, характерных для патологии органов брюшной полости.
Провести осмотр органов брюшной полости качественно можно только при условии отсутствия каких-либо барьеров, препятствующих прохождению ультразвуковых волн через кожу внутрь полости. Затруднить осмотр могут пузырьки газа, кусочки пищи или каловые массы. Поэтому к УЗИ необходимо подготовиться заранее:
- За 2-3 дня исключить все продукты, вызывающие образование газов:
- при обследовании грудничков ограничения касаются кормящей мамы,
- для детей младшего возраста отказаться от приема фруктовых и овощных пюре и соков,
- для детей старшего возраста – ограничения в диете, как у взрослых.
- На исследование необходимо прийти натощак – период голода у грудничков должен быть 3 часа, у малышей до 3 лет – 4 часа, в старшем возрасте – 6 часов.
- В день исследования можно только пить негазированную воду.
- Исследование детям желательно назначать на утро.
Процедура УЗИ проста, не вызывает никаких неприятных ощущений, продолжительность – 15-25 минут: ребенок лежит на спине, на кожу живота после нанесения геля устанавливают датчик, с помощью которого осматривают постепенно все органы. При необходимости исследование проводят совместно с доплерографией для изучения кровоснабжения органов. Во время осмотра врач определяет:
- размеры и форму,
- локализацию, взаимное расположение,
- определяет структуру, однородность ткани,
- отмечает аномалии, пороки развития, отклонения от нормативов в зависимости от возраста,
- наличие воспалительных очагов, посторонних образований, объемных процессов,
- изучает кровоснабжение органов.
Направить ребенка на УЗИ органов брюшной полости могут неонатологи, педиатры, хирурги, онкологи, гастроэнтерологи, дерматологи, эндокринологи. Поэтому перечень патологических изменений и заболеваний, которые могут быть определены при УЗИ, многообразен. Наиболее часто у детей находят следующие изменения:
- Врожденные аномалии развития.
- Воспалительные заболевания острые или хронические (гастрит, гепатит, дуоденит, холецистит, панкреатит, энтерит, колит).
- Цирроз печени, жировая дистрофия.
- Гнойные процессы (абсцессы, флегмоны).
![Абсцесс печени Абсцесс печени]()
Абсцесс печени - Новообразования доброкачественного характера (липомы, атеромы, аденомы, кисты) или злокачественные опухоли.
- Паразитарные заболевания (эхинококкоз).
- Камни в желчном пузыре иди желчных протоках.
- Скопление свободной жидкости в брюшной полости (асцит).
- Кишечная непроходимость.
![Кишечная непроходимость Кишечная непроходимость]()
Кишечная непроходимость - Увеличение размеров селезенки (спленомегалия) при лейкозах, лимфомах, анемиях, после перенесенной тяжелой инфекции.
- Травматические поражения органов (разрыв, надрыв, гематома, внутреннее кровотечение).
 |
| Разрыв селезенки, подкапсульная гематома |
УЗИ является методом выбора для своевременного диагностирования патологических процессов в органах брюшной полости у детей. Но заключение по результатам УЗИ не является окончательным диагнозом, его может определить только лечащий врач клиницист, сопоставив данные УЗИ с клиническими симптомами, лабораторными данными.
УЗИ почек ребенку
 |
| УЗИ почек ребенку в положении лежа на животе |
Почки – парные органы, паренхиматозная ткань которых состоит из миллиона нефронов и большого количества кровеносных сосудов. В нефронах образуется моча, которая по системе капилляров и трубочек поступает в почечные чашечки, а из них сливается в объемную полость, которая называется лоханкой. Здесь моча накапливается, а затем вытекает по мочеточникам в мочевой пузырь.
 |
| Структура почечной ткани |
Развитие почек у плода происходит в три этапа: вначале появляются предпочки, которые претерпевают обратное развитие на 4-й неделе беременности. Затем появляются первичные почки, но они также исчезают к 5-му месяцу. И только окончательные почки (тазовые), которые полностью формируются к 14-16 неделе, остаются с человеком на всю жизнь. К этому времени почки начинают выделять мочу, которая попадает в околоплодные воды.
Паренхиматозная ткань является благоприятной средой для распространения ультразвука, поэтому с помощью УЗИ можно получить всю необходимую информацию при исследовании почек: размеры, локализацию, состояние паренхимы и почечно-лоханочной системы, наличии новообразований, воспалительных очагов или камней, выявить аномалии развития.
Первое обследование почек у плода проводят при скрининге беременных. Основная цель внутриутробного УЗИ почек – обнаружение пороков развития, к которым относят:
- Аплазия (отсутствие почки).
- Гипоплазия (недоразвитие, почка уменьшена в размерах): если маленькая почка сохраняет функцию на 30%, такую почку сохраняют, если работа почки нарушена более значительно, ее необходимо удалить.
- Удвоение почки
- Подковообразная почка
- Врожденный нефроптоз (аномально низкое расположение почки).
- Врожденный гидронефроз (расширение чашечно-лоханочной системы, затрудняющее отток мочи).
- Уретерогидронефроз (нарушение оттока мочи на уровне соединения мочеточника с мочевым пузырем).
- Пиелоэктазия (расширение лоханок), чаще встречается у мальчиков.
 |
| Врожденная аномалия – подковообразная почка |
Некоторые врожденные аномалии требуют немедленного оперативного лечения сразу после рождения малыша, другие нуждаются лишь в тщательном наблюдении и профилактике осложнений, отдельные аномалии могут пройти самостоятельно (например, иногда небольшие пиелоэктазии исчезают к 40-й неделе беременности).
В норме при рождении ребенка почки располагаются в типичном месте, имеют удлиненную форму без анатомических аномалий, правая почка всегда расположена несколько ниже левой, лоханки не расширены, паренхима однородная, без патологических образований.
По мере роста ребенка меняются размеры почек (длина, толщина, ширина), эти показания измеряют и анализируют в динамике при УЗИ во время плановых диспансеризаций в 7 и 14 лет.
УЗИ почек не требует специальной подготовки, если планируется обследование только почек. Исследование проводят в положении лежа на спине, на боку или на животе, это определяет врач. Родители могут находиться рядом с ребенком, разговаривать с ним.
С помощью УЗИ можно увидеть не только расположение, форму или размеры органа, но и выявить патологические процессы в ткани: воспалительные, опухолевые, дегенеративные или дистрофические, наличие камней или полостей.
Наиболее частая патология почек у детей, которую можно определить во время УЗИ:
- Аномалии развития ткани почек или сосудов врожденные или приобретенные.
- Острые или хронические воспалительные процессы в почке, затрагивающие разные тканевые структуры (нефрит, пиелонефрит, гломерулонефрит) – лоханки, нефроны.
- Нефросклероз (замещение нефронов склеротической тканью).
- Кисты (полости, заполненные жидкостью).
![Многочисленные кисты (поликистоз) почки Многочисленные кисты (поликистоз) почки]()
Многочисленные кисты (поликистоз) почки - Гидронефроз (причины развития – патология в мочеточниках: рубцовые сужения, перегибы, затрудняющие отток мочи), может привести к атрофии почки.
- Опухоли, в том числе злокачественные.
- Камни, кальцинаты, соли, песок (почечнокаменная болезнь).
- Нефроптоз – опущение почек (1 стадия – при вдохе прощупывается нижний край почки, 2 стадия – прощупывается вся почка, 3 стадия – почка свободно перемещается в разных направлениях).
- Травматические повреждения почки (разрыв, надрыв, гематома).
УЗИ мозга ребенку (нейросонография)
 |
| УЗИ мозга (нейросонография) малышу |
Мозг человека – сложная анатомо-физиологическая структура. На сегодняшний день науке известно строение и структура ткани всех частей мозга, но до сих пор продолжается поиск ответа на вопрос – как мозг работает, как осуществляются тонкие механизмы взаимодействия многочисленных нейронов.
Первые зачатки мозговой ткани у плода закладываются с 4-й недели беременности, с 7-й недели начинается интенсивный рост мозга. К 3-5 месяцу уже сформированы основные церебральные функции, а за 1 месяц до родов мозг полностью развит.
За этим процессом наблюдают врачи с помощью УЗИ во время скрининговых осмотров беременных: проверяют этапы формирования структур мозга, выявляют любые отклонения от нормальных показателей, все пороки развития, самые тяжелые из которых:
- Анэнцефалия – отсутствие головного мозга.
- Энцефалоцеле (оболочки и ткань мозга прорастает через костную ткань).
- Микро- и макроцефалия (уменьшение или увеличение размеров мозга).
- Голопроэнцефалия – мозг не разделен на полушария.
- Агирия – гладкий мозг, полностью нарушена архитектура мозга.
При выявлении подобных аномалий продолжение беременности чаще всего становится невозможным из-за нежизнеспособности плода.
После родов продолжается контроль развития мозговой деятельности ребенка, еще в роддоме врачи неонатологи выявляют признаки повышенного внутричерепного давления почти у каждого третьего новорожденного. Самым распространенным методом исследования головного мозга у малышей является УЗИ, т.к. метод прост, не причиняет боли, по времени занимает 15-20 минут, в основе метода нет никакого ионизирующего излучения, поэтому абсолютно безопасен.
Первое обязательное обследование головного мозга с помощью УЗИ проводят в 1 месяц. В этом возрасте исследование можно провести через естественные «окна» в черепе – роднички. Датчик УЗ аппарата располагают в области верхнего теменного родничка и таким образом исследуют ткань мозга, сосуды, желудочки, кору. Этот вид обследования называется нейросонография (НСГ).
 |
| Расположение родничков у новорожденных |
Если это исследование по каким-то причинам не удалось провести в первый месяц после рождения, то УЗИ мозга стараются сделать до 1 года, пока не произошло зарастание родничков, т.к. ультразвук легко проходит через кожу, но не может проникать через костную ткань.
Кроме профилактического осмотра существуют показания для обязательного УЗИ головного мозга детей:
- Недоношенные дети.
- Малыши с дефицитом массы тела.
- При родовых травмах, особенно в области шеи, черепа.
- При гипоксии, асфиксии (во время родов).
- Подозрение на внутриутробную инфекцию.
- Повышение внутричерепного давления.
- Необычная форма головы, лица.
- Западание родничка или симптомы неврологической патологии.
- Мышечный гипертонус или гипотонус, судороги.
- Подозрение на хромосомные аномалии.
После зарастания родничков исследование головного мозга проводят с использованием метода УЗДГ (ультразвуковая доплерография) или МРТ (магнитно-резонансной томографии). Метод УЗДГ позволяет получить информацию о состоянии кровоснабжения ткани мозга, определить состояние спинномозговой жидкости.
При проведении УЗИ головного мозга обращают особое внимание на наличие аномалий развития органа, признаков гипоксии, количество спинномозговой жидкости, размеры желудочков мозга, наличие объемных образований, состояние кровотока. Полученные данные сравнивают с существующими нормами в зависимости от возраста ребенка и устанавливают характер патологии.
Нормальные показатели нейросонографии:
- Размер 3-го желудочка – 2-4 мм.
- Размер переднего рога крайнего желудочка не должен превышать 4 мм при глубине примерно 1-2 мм.
- Длина большой цистерны 3-6 мм.
- Борозды и извилины в мозгу должны быть расположены симметрично, желудочки и цистерны отображаться отчетливо.
- В щели между полушариями мозга отсутствует жидкость. Нормальная ширина составляет 2 мм.
- Сосудистые сплетения в области желудочков однородные.
- Стволовые структуры расположены на своих местах.
Одним из главных показателей для изучения является объем желудочков и количество жидкости.
Патология, которую можно выявить во время проведения УЗИ головного мозга:
- Расширение желудочков – это один из признаков гидроцефалии (водянка мозга). Причиной скопления большого количества жидкости в полости черепа могут быть внутриутробные кровоизлияния, инфекции, пороки развития. Внешне у таких детей большая голова, выпирающие роднички, выпирающий лоб.
![Признаки гидроцефалии Признаки гидроцефалии]()
Признаки гидроцефалии - Расширенное субарахноидальное пространство. Размер этого пространства между твердой и мягкой мозговыми оболочками составляет несколько миллиметров. Увеличение более 3 мм является признаком лептоменингита или арахноидита.
- Кисты сосудистых сплетений, часто образуется внутриутробно и может самостоятельно рассосаться к 28 неделе беременности. Но иногда сохраняются и после рождения.
- Арахноидальные кисты, образуются в паутинной оболочке мозга, достигая до 3 см в диаметре, могут привести к сдавливанию мозга и появлению симптомов эпилепсии.
- Кровоизлияния в ткань мозга или желудочки как следствие разрыва сосуда в результате перенесенной инфекции, родовой травмы, нарушения свертываемости крови, гипоксии. Часто определяется у малышей сразу после рождения при УЗИ еще в роддоме.
![Внутрижелудочковое кровоизлияние у ребенка Внутрижелудочковое кровоизлияние у ребенка]()
Внутрижелудочковое кровоизлияние у ребенка - Ишемия мозга, при которой в результате кислородного голодания (чаще у недоношенных детей, у которых при рождении легкие еще не сформированы) наблюдается гибель клеток мозга. Это может привести к размягчению участков мозга (лейкомаляция) с нарушением его функции, что проявляется отклонениями в развитии малыша.
- Аневризма внутричерепных сосудов, затрудняющих кровоток, всегда существует опасность разрыва аневризмы.
- Опухоли мозга доброкачественные (глиома, астроцитома, эпендиома) и злокачественные (медуллобластома, краниофарингеома), требующие оперативного лечения.
 |
| Опухоль мозга у ребенка (гамартома) |
Таких детей сразу после рождения наблюдают врачи неврологи, которые вместе с педиатрами, онкологами и хирургами планируют индивидуальный план лечения: оперативный, консервативный или наблюдательный, препятствующий развитию тяжелых последствий в виде ДЦП, эпилепсии, отставания в физическом и психологическом развитии. Этап лечения и реабилитации может быть длительным и требующий неоднократного применения УЗИ для динамического контроля, иногда ежедневного. Никакого вреда малышу процесс УЗИ не принесет, в этом плане родителям не нужно беспокоиться.
Маленькие дети не умеют жаловаться, даже если их что-то беспокоит, вряд ли они смогут доступно объяснить свои проблемы. Ребенок постоянно растет, меняются размеры, форма органов, на любом этапе развития могут образоваться пороки и болезни. УЗИ может показать, что и где у ребенка не в порядке, выявить незначительные отклонения от нормы и определить серьезные заболевания жизненно важных органов и систем, требующие серьезного лечения.
Видео
| Как Веронике делали узи сердца! |