УЗИ беременных – есть ли опасность для плода?

Оглавление
- Общие приготовления
- Показания к проведению УЗИ беременных
- Как проходит процедура УЗИ беременных
- Сколько времени длится процедура УЗИ беременных
- УЗИ на ранних сроках беременности
- УЗИ беременных во втором и третьем триместре
- На каком сроке можно определить пол ребенка
- Что показывает УЗИ беременных, результаты исследования
- Расшифровка результатов УЗИ беременных
- Видео
Общие приготовления
 |
| Подготовка к УЗИ требуется только на ранних стадиях беременности |
Подготовительный этап зависит от способа УЗИ и срока беременности.
В первом триместре используют два метода:
- при трасвагинальном способе УЗИ подготовка не требуется, достаточно обычных гигиенических мероприятий,
- при использовании трансабдоминального способа, когда датчик располагается на передней поверхности живота, находящиеся в кишечнике газы и остатки пищи могут помешать осмотру матки, т.к. ультразвуковые волны будут отражаться от этих структур, поэтому назначаются следующие мероприятия:
- за 2-3 дня до УЗИ не рекомендуется употреблять в пищу продукты, приводящие к брожению и образованию газов в кишечнике (овощи, некоторые фрукты, печеные изделия, молочные продукты, черный хлеб, газированные напитки),
- исследование производится натощак, последний прием пищи возможен за 8-10 часов до процедуры,
Во втором и третьем триместрах УЗИ проводят трансабдоминальным способом, но подготовки не требуется, т.к. кишечник отодвигается на периферию брюшной полости увеличенной маткой и не может помешать исследованию.
Показания к проведению УЗИ беременных
 |
| УЗИ беременным проводят в плановом порядке в каждом триместре |
В акушерстве и неонатологии метод исследования с помощью УЗИ считается безвредным и безопасным для матери и плода, поэтому его используют для динамического контроля протекания беременности и развития ребенка. УЗИ может быть назначено в плановом порядке и по особым показаниям.
- Исследование беременных в плановом порядке.
При нормальном течении беременности, если будущую маму ничего не беспокоит, и врача удовлетворяют результаты ее анализов, женщине в обязательном порядке проводят три плановых УЗИ. Сроки этих скрининговых исследований регламентированы в приказе Минздрава РФ №572н от 01.11.2012 г.:
- 1-е на 11-14 неделе первого триместра,
- 2-е на 18-21 неделе второго триместра,
- 3-е на 30-34 неделе третьего триместра.
Цель скринингового УЗИ – оценка общего состояния будущего ребенка и матери, измерение размеров плода, оценка локализации и состояния пуповины и плаценты, исследование маточного, плацентарного и сосудистого кровотока, своевременная диагностика возможных наследственных и врожденных патологий плода, патологических отклонений течения беременности на различных сроках, динамический контроль здоровья женщины и малыша.
- Дополнительные исследования по особым показаниям.
Поводами для направления женщины на УЗИ в неустановленные законом сроки беременности могут быть показания со стороны матери или плода:
- Показания к внеплановому УЗИ со стороны матери:
- боли или ощущения дискомфорта в области нижней половины живота,
- появление кровянистых вагинальных выделений, выделения со сгустками крови,
- подтекание околоплодных вод,
- угроза преждевременного прерывания беременности,
- подозрение на внематочную беременность,
![Внематочная (трубная) беременность Внематочная (трубная) беременность]()
Внематочная (трубная) беременность - острые инфекционные заболевания или обострение хронических заболеваний женщины (декомпенсация сахарного диабета, обострение хронического пиелонефрита, холецистита и пр.),
- подозрение на многоплодную беременность,
- аномалии плаценты,
- осложненная беременность в анамнезе (выкидыш, замершая беременность),
- несоответствие размеров матки сроку беременности,
- патология шейки матки,
- многоплодная беременность,
![Многоплодная беременность Многоплодная беременность]()
Многоплодная беременность - подозрение на заболевание органов репродуктивной системы женщины (опухоли, острые воспалительные заболевания, кисты, полипы),
- отягощенный наследственный анамнез развития генетических заболеваний у женщины (болезнь Дауна),
- травма живота у беременной женщины,
- контроль состояния рубца на матке после кесарева сечения,
- отрицательный резус-фактор крови,
- динамический контроль протекания беременности при ЭКО.
- Показания к внеплановому УЗИ со стороны плода:
- подозрение на атипичное прикрепление плодного яйца,
- появление симптомов недостаточной активности плода во втором и третьем триместре беременности,
- угроза внутриутробного инфицирования плода,
- признаки гипоксии плода,
- подозрение на развитие генетических аномалий или пороков развития плода.
![Порок развития головного мозга плода (цефалоцеле) Порок развития головного мозга плода (цефалоцеле)]()
Порок развития головного мозга плода (цефалоцеле)
- Показания к внеплановому УЗИ со стороны матери:
Как проходит процедура УЗИ беременных
Ультразвуковая диагностика во время беременности отличается простотой выполнения, не причиняет никаких неприятных ощущений или неудобств. Этот универсальный, неинвазивный, безопасный и удобный метод исследования беременной и растущего плода основан на том, что ткани обладают различной способностью отражать или поглощать ультразвук.
Существует несколько способов обследования беременных в зависимости от места расположения датчика, излучающего ультразвук и улавливающего отраженные волны.
- Трансабдоминальный способ является самым распространенным, безболезненным и безопасным методом для обследования матери и плода. Датчик, излучающий диапазон волн от 2 до 10 МГц, с нанесенным на него гелем располагается на нижней части передней брюшной стенки. Пациентка лежит на кушетке на спине, но возможно обследовании и в положении стоя. На ранних сроках беременности, когда матка небольших размеров, исследованию могут помешать газы, находящиеся в кишечнике, поэтому необходимо соблюдение ряда мероприятий по предварительной подготовке к УЗИ (диета и очищение кишечника). На поздних сроках подготовки не требуется, т.к. растущая матка отодвигает петли кишечника на периферию брюшной полости.
![Трасабдоминальный способ исследования матки Трасабдоминальный способ исследования матки]()
Трасабдоминальный способ исследования матки - Трансвагинальный способ предусматривает осмотр матки через влагалище. Исследование проводят на кушетке или на гинекологическом кресле. Женщина ложится на спину, расставляет колени. Врач использует специальный датчик, помещенный в презерватив, который вводят во влагалище до шейки матки.
![Трасвагинальный способ исследования матки Трасвагинальный способ исследования матки]()
Трасвагинальный способ исследования матки
Оба способа можно использовать на любом сроке беременности.
Методы УЗИ различаются по своему назначению:
- Скрининговое ультразвуковое исследование. Это плановая процедура, проводимая три раза в течение всего срока вынашивания ребенка. Услуга является обязательными для прохождения всеми без исключения будущими мамами, выполняется бесплатно по направлению гинеколога. Это УЗИ в формате 2D, на мониторе врач видит черно-белую картинку в двух проекциях - по высоте и ширине. Метод позволяет получить информацию о размере плода, параметрах развития его внутренних органов и частей тела, на основании которой врач делает вывод, благополучно ли протекает беременность, имеются ли факторы, угрожающие здоровью матери и ребенка.
- Фетометрическое исследование, при котором устанавливается срок беременности, проводят измерения величины различных частей тела плода (бипариентальный и копчико-теменной размеры, длина бедра, окружность головы, живота, груди) с целью исключения наличия патологии развития и роста малыша.
![Фетометрия плода Фетометрия плода]()
Фетометрия плода - УЗИ с допплером, который помогает проанализировать состояние сосудистого, плацентарного, пуповинного кровотока.
- Трехмерное УЗИ (3DУЗИ), - один из современных методов исследования, показанное в срок вынашивания свыше 24 недель. Трехмерное УЗИ при беременности дает объемную картинку в трех измерениях – кроме ширины и высоты появляется глубина. При этом получается более четкое и объемное отображение, помогает увидеть многие отклонения. Кроме того с помощью 3D УЗИ родители могут сделать первое фото своего малыша. Исследование чаще проводится на платной основе в перинатальных центрах и медицинских клиниках.
![Трехмерное изображение плода (метод 3D УЗИ) Трехмерное изображение плода (метод 3D УЗИ)]()
Трехмерное изображение плода (метод 3D УЗИ) - Четырехмерное (4D УЗИ), которое еще более точно и детально визуализирует ребенка в материнской утробе. В 4D УЗИ входят четыре измерения – ширина, высота, глубина и время. Суть данного метода в том, что на экран выводится видео, на котором видна двигательная активность, мимика малыша в режиме реального времени. Услуга 4D исследования является платной. Четырехмерное ультразвуковое исследование, как и трехмерное, не рекомендуют проводить раньше 20-й и позже 28 недели.
![Четырехмерное изображение мимики плода (метод 4D УЗИ) Четырехмерное изображение мимики плода (метод 4D УЗИ)]()
Любой из известных методов УЗИ является высокоинформативным, простым в применении и главное - безопасным для матери и плода.
Сколько времени длится процедура УЗИ беременных
УЗИ на ранних сроках беременности
 |
| УЗИ беременной в первом триместре вынашивания плода |
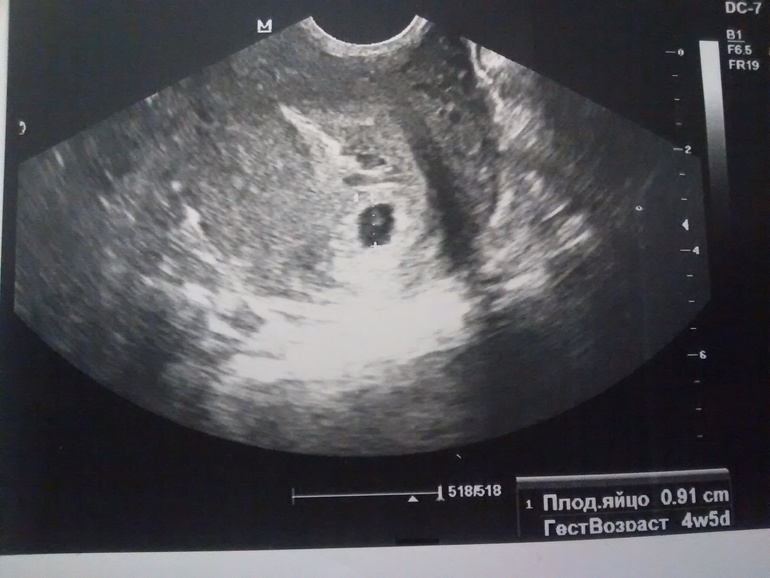
С помощью трансвагинального УЗИ достоверно установить наступление маточной беременности можно не раньше 4-5-й недели, при трансабдоминальном методе – позднее, на 8-й неделе. При вагинальном исследовании на 6-й акушерской неделе можно уже определить сердцебиения плода.
Но нужно ли и не опасно ли проводить УЗИ в сверхранние сроки беременности – вопрос дискуссионный среди акушеров всего мира. Проведение УЗИ в этом периоде оправдано не столько для того, чтобы убедиться в наличии плода, а для того, чтобы:
- исключить внематочную беременность,
- установить количество сформировавшихся зародышей,
- исключить риск невынашивания.
Неблагоприятными прогностическими признаками при УЗИ в сверхранние сроки беременности являются:
- деформация плодного яйца,
- невозможность определения эмбриона в 6 недель гестации,
- отсутствие сердцебиений плода в 6-7 недель,
- отставание увеличение в размерах плодного яйца от срока беременности,
- отсутствие плодного яйца в полости матки,
Выявление угрожающих признаков позволяет своевременно принять решение о возможности сохранения беременности или необходимости ее прерывания без серьезных осложнений.
В то же время ультразвуковое исследование в раннем эмбриональном периоде нельзя считать совершенно безопасным. Эмбрион еще слишком мал, а скорость деления его клеток и вероятность нарушения этого процесса очень высока. Пагубное влияние ультразвука на процесс формирования органов плода не имеет доказательной базы, но акушеры предпочитают не рисковать и без жизненной необходимости не назначают УЗИ беременным до окончания основного процесса органогенеза. Чем старше плод – тем меньше опасность его повреждения.
Безопасным сроком для УЗИ беременных во всем мире считается 10-14 недели первого триместра – первое плановое УЗИ.
Это очень важное скрининговое исследование, которое иногда называют «генетическое УЗИ», предоставляющее необходимую информацию о состоянии матери и плода. Исследование можно проводить как вагинально, так и трансабдоминально, оба метода дают возможность узнать:
- наличие маточной беременности (определение гестационного яйца в полости матки),
- срок гестации, это необходимо для определения предполагаемой даты родов,
- стадию развития плода, соответствие срокам беременности,
![Нормальный снимок плода на сроке 12 недель Нормальный снимок плода на сроке 12 недель]()
Нормальный снимок плода на сроке 12 недель - наличие признаков « замершей» беременности,
- количество эмбрионов,
- наличие сердцебиения плода,
- положение плода, определить его двигательную активность,
- внутриутробные аномалии развития плода,
- наличие или отсутствие хромосомных отклонений:
- по результатам измерения: ширины воротниковой зоны – это скопление лимфы в области шеи между кожей и мягкими тканями, которые покрывают позвоночник, утолщение этой зоны является симптомом хромосомных нарушений (синдрома Дауна),
- определения наличия носовых костей, т.к. их отсутствие в сроки 11-14 недель говорит о вероятности синдрома Дауна;
- состояние и предлежание плаценты,
- полноценность работы ворсинок хориона,
- оценить тонус матки,
Первое скрининговое УЗИ дает возможность исключить такие патологические состояния, как:
- миома матки,
- различные новообразования,
- неправильное предлежание плаценты,
- аномальное старение плода,
- хориальную недостаточность,
- внематочную беременность.
Исключение внематочной беременности является важной задачей проведения УЗИ. Если у женщины появились боли в животе, кровянистые выделения до 11 недель гестации, проводят внеплановое УЗИ в сверхранние сроки, что иногда позволяет избежать хирургического вмешательства. Если никаких угрожающих симптомов нет, УЗИ проводят в плановом порядке. Достоверно определить факт внематочной беременности можно только с помощью ультразвука.
УЗИ беременных во втором и третьем триместре
 |
| Обязательный скрининг беременных включает УЗИ во втором и третьем триместрах |
Второе плановое УЗИ при беременности назначается во втором триместре на 18-22 неделе, к этому времени плод уже достаточно сформирован, завершается образование плаценты. Цель этого исследования — оценить развитие малыша, выявить отклонения со стороны матки. Это – важный этап динамического наблюдения протекания беременности, именно в этот период выявляют значимые отклонения в формировании органов и систем ребенка, позволяющие своевременно принять решения по коррекции патологии и возможности продолжения вынашивания.
В этот период УЗИ позволяет:
- оценить состояние плаценты, определить ее толщину, зрелость, место ее расположения, степень предлежания,
![Варианты расположения плаценты Варианты расположения плаценты]()
Варианты расположения плаценты - определить состояние пуповины,
- определить состояние шейки матки,
- определить размер плода, темпы его роста и соответствие этих показателей сроку беременности,
- подтвердить наличие многоплодия, объем околоплодных вод,
- определить частоту сердцебиений плода с помощью УЗДГ,
![Доплерография (УЗДГ) – запись сердцебиения плода Доплерография (УЗДГ) – запись сердцебиения плода]()
Доплерография (УЗДГ) – запись сердцебиения плода - диагностировать внутриутробные инфекции,
- подтвердить отсутствие хромосомных аномалий,
- оценить развитие и анатомическое строение внутренних органов малыша,
- подтвердить четырехкамерное строение сердца,
- выявить пороки развития плода, некоторые из которых можно вылечить, а иногда, к сожалению, женщине будет предложено прервать беременность.
К этому сроку, когда закончилась дифференцировка органов и систем малыша, уже можно выявить такие аномалии:
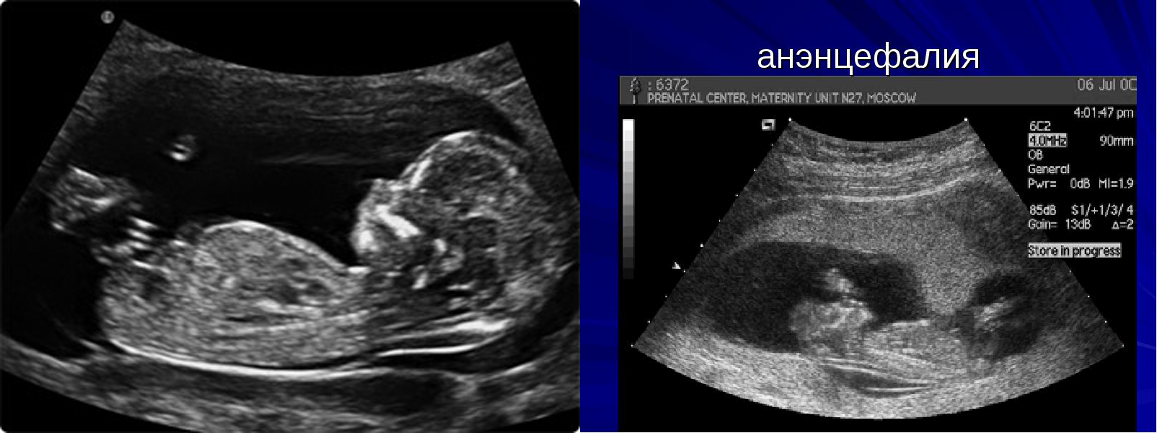
- патология формирования головного мозга (анэнцефалия),
- поликистоза и гидронефроза почек,
- мегацистика (увеличенный мочевой пузырь),
- патологии дыхательной и пищеварительной систем.
Во время второго УЗИ также происходит измерение плода, фетометрия, которая включает определение следующих параметров:
- бипариетальный размер головки плода (БПР);
- лобно-затылочный размер (ЛЗР);
- окружность головки;
- диаметр (окружность) живота;
- цефалический индекс (БПР/ЛЗР) – оценка формы головы;
- длина парных трубчатых костей (бедренная, большая и малая берцовая, плечевая, локтевая и лучевая);
- соотношение БПР к ДБК (длина бедренной кости);
- соотношение ОГ (окружность головки) к ОЖ (окружность живота);
- ДБК/ОЖ.
Сравнивая результаты второго УЗИ с результатами первого осмотра, врач делает заключение о темпах роста плода, убеждается в отсутствии признаков отслоения плаценты, угрозы прерывания беременности, наличия врожденных пороков и хромосомных аномалий.
УЗИ во втором триместре ждут большинство родителей, ведь именно это время можно определить пол ребенка.
Третье плановое УЗИ при беременности проводят в срок 30-34 акушерские недели. Термин «скрининг» переводится на русский язык как «просеивание», в этом плане УЗИ в заключительном триместре беременности имеет неоценимое значение в окончательном вердикте относительно дальнейшей судьбы плода и тактики родоразрешения. Это исследование рекомендовано всем беременным, независимо от результатов предыдущих УЗИ. Но особенно вескими показаниями для проведения последнего скрининга являются:
- Выявленные патологические отклонения от нормы во время 1-го и 2-го УЗИ.
- Наличие генетических заболеваний в анамнезе родителей.
- Отягощенный акушерский анамнез женщины (выкидыши, мертворождения).
- Риск развития генетических отклонений в результате кровосмешения родителей.
- Возраст женщины старше 35 лет, вредные привычки у беременной.
- Перенесенная вирусная или бактериальная инфекция в ранние сроки беременности.
- Влияние токсических веществ или лекарственных препаратов на плод в течение беременности.
- Длительный стресс или психоэмоциональное перенапряжение.
Третий скрининг состоит из нескольких процедур:
- УЗИ
- Доплерография (исследование сосудистого кровотока)
- Кардиотокография (обследование сердца и его функции) – по показаниям.
Исследование в сроки 32-34 недели проводят в первую очередь для оценки готовности к родам и изучения состояния плода. Осмотр проводят трансабдоминальным способом. С помощью УЗИ оценивают:
- Зрелость плаценты, толщину, расположение, кровоток в сосудах, наличие признаков «раннего старения».
- Количество и прозрачность околоплодных вод.
- Состояние пуповины, кровоток в сосудах, локализацию, наличие обвития шеи плода
- Состояние родовых путей:
- матка, ее стенки, тонус, признаки угрозы преждевременных родов,
- шейка матки, оценивают ее состоятельность, измеряют длину,
- придатки.
- Предлежание плода, его положение в матке.
![Предлежание плода перед родами: поперечное (слева), тазовое (в центре), головное (справа) Предлежание плода перед родами: поперечное (слева), тазовое (в центре), головное (справа)]()
Предлежание плода перед родами: поперечное (слева), тазовое (в центре), головное (справа) - Определяют фетометрические параметры плода,
- Состояние родовых путей, готовность к родам.
- Состояние околоплодных оболочек, объем амниотической жидкости.
- Определяют предлежание ребенка: головное или тазовое
- Оценивают двигательную активность малыша (слишком частые или вялые и редкие шевеления могут быть признаком патологии).
- Исключают обвитие пуповиной.
![Обвитие пуповиной вокруг шеи малыша (снимок 3D УЗИ) Обвитие пуповиной вокруг шеи малыша (снимок 3D УЗИ)]()
Обвитие пуповиной вокруг шеи малыша (снимок 3D УЗИ) - С помощью доплерографии определяют скорость и направление кровотока в сосудах матки, пуповины, плода.
- Кардиотокографию проводят для определения или исключения гипоксии плода, с этой целью изучают количество сердцебиений плода в покое и при движении.
Все полученные данные определят тактику ведения родов - естественный путь или кесарево сечение.
На каком сроке можно определить пол ребенка
Мама и папа малыша всегда с нетерпением ждут того момента, когда они узнают, кто родится – мальчик или девочка. Пол малыша важно знать и для врачей, особенно при наличии факторов риска передачи генетических болезней, чтобы своевременно планировать возможность пролонгирования или прерывания беременности.
Половые клетки образуются на 5 неделе беременности, но половые железы начинают формироваться только на 7-й неделе. Несмотря на то, что пол уже генетически определен, увидеть это пока невозможно.
На 8-й акушерской неделе у девочек формируются яичники, а у мальчиков – яички, которые почти сразу начинают вырабатывать тестостерон (мужской половой гормон).
Наружные половые органы начинают появляться на 10-11 неделе, но на этом сроке пока нельзя отличить мальчика от девочки. И только к 12-й неделе половой бугорок превращается в половой член или клитор.
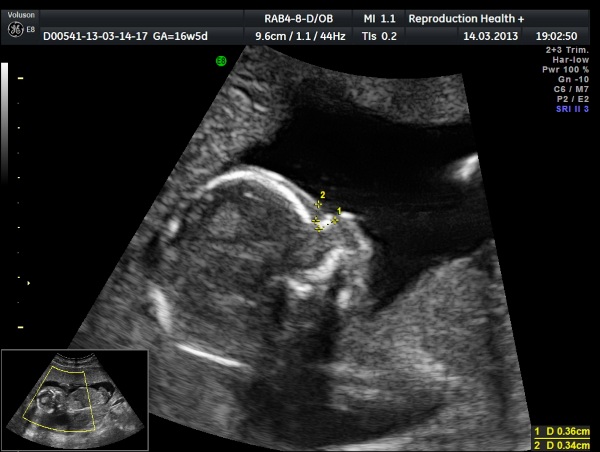
С этого момента (12 недель) уже можно определить пол малыша, но только на аппаратах экстра-класса с реконструкций 3D или 4D.
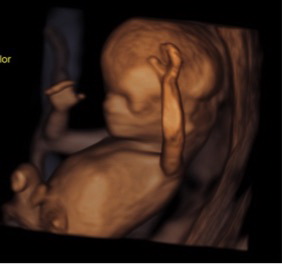 |
| Определение пола ребенка (мальчик) на 12 неделе беременности на 3D УЗИ |
При обычном, двухмерном, УЗИ пол малыша определяют после 20-й недели, т.е. во время 2-го обязательного УЗИ. В более поздние сроки, ближе к родам, определить пол бывает трудно, т.к. плод из-за больших размеров становится менее подвижным в полости матки.
 |
| Определение пола ребенка на УЗИ (20-я неделя): мальчик слева, девочка справа |
Что показывает УЗИ беременных, результаты исследования
 |
| Родители всегда с нетерпением ждут результатов УЗИ |
Родители с нетерпением ждут результатов УЗИ, чтобы узнать, как развивается беременность, как растет малыш, увидеть его лицо и узнать кто он – мальчик или девочка.
С помощью УЗИ врач получает большое количество важной и необходимой информации.
- Наличие маточной беременности подтверждается обнаружением плодного яйца в полости матки с эмбрионом внутри. Увидеть его можно на 5-6-й неделе беременности. В такие сверхранние сроки УЗИ назначают только при подозрении на патологические процессы при появлении болей внизу живота, кровянистых выделений для исключения замершей или внематочной беременности.
![Снимок плодного яйца с эмбрионом внутри в полости матки Снимок плодного яйца с эмбрионом внутри в полости матки]()
Снимок плодного яйца с эмбрионом внутри в полости матки - Внематочная беременность – плодное яйцо с эмбрионом может прикрепиться в маточной трубе, яичниках.
![Внематочная (яичниковая) беременность Внематочная (яичниковая) беременность]()
Внематочная (яичниковая) беременность - При первом скрининге (в срок 10-14 недель), когда уже сформированы органы плода УЗИ показывает:
- наличие или отсутствие пороков анатомического строения органов (головной мозг, позвоночник, почки, конечности сердце и др.),
- наличие или отсутствие признаков хромосомных аномалий, которые определяют, измеряя ширину воротниковой зоны и длину костей спинки носа,
- состояние матки и яичников,
- При втором скрининге (18-22 недели) с помощью УЗИ:
- проводят фетометрию плода (измеряют основные параметры, характеризующие соответствие развития плода сроку беременности),
- исключают пороки сердца с помощью ЭХОкардиографии,
![Нормальная ЭХОкардиограмма плода Нормальная ЭХОкардиограмма плода]()
Нормальная ЭХОкардиограмма плода - оценивают состояние головного мозга, отдельных его частей (мозжечка),
- изучают строение лица с целью исключения пороков («заячья губа», «волчья пасть»),
- определяют пол ребенка,
- изучают состояние плаценты, ее локализацию,
- определяют количество сосудов в пуповине (в норме их должно быть три),
- оценивают количество околоплодных вод, исключая многоводие или маловодие,
- определяют тонус матки,
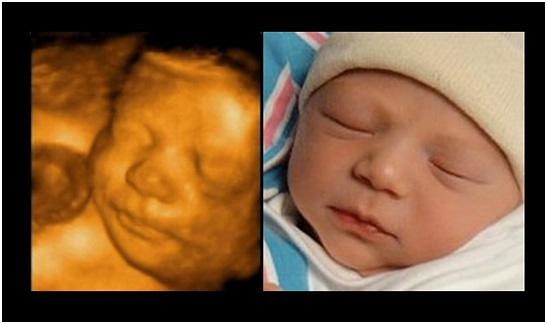
- использование современных аппаратов позволяет провести 3D/4D УЗИ, родители могут сделать первые фото или записать видео своего ребенка.
![Фотографии ребенка внутриутробно и после рождения Фотографии ребенка внутриутробно и после рождения]()
Фотографии ребенка внутриутробно и после рождения
- Перед родами в третьем триместре с помощью УЗИ определяют готовность родовых путей к родам, определяют способ родоразрешения:
- проводят ультразвуковую доплерографию (УЗДГ) сосудов матки с целью оценки маточного кровотока и исключения гипоксии плода,
- определяют величину кровотока в артериях пуповины,
- оценивают состояние легких плода, готовность дышать самостоятельно в случае преждевременных родов,
- определяют положение плода в матке (предлежание головное, тазовое или поперечное),
- определяют положение пуповины для исключения обвития шеи плода,
- определяют состояние выявленных ранее пороков развития и наличие поздних пороков,
- определяют состояние шейки матки, ее структуру, длину канала шейки.
Расшифровка результатов УЗИ беременных
Расшифровка результатов УЗИ осуществляется при сравнении существующих нормативов и параметров, полученных в результате сканирования, которые характеризуют состояние плода и женщины в зависимости от сроков беременности. Все полученные данные заносятся в протокол УЗИ беременной:
- данные о состоянии и развитии плодного яйца и плода,
- параметры фетометрии,
- данные о состоянии внутренних органов плода,
- признаки хромосомных и анатомических аномалий,
- состояние плаценты, пуповины, околоплодных вод,
- данные о состоянии матки, шейки матки.
А. Нормальные показатели УЗИ беременных
- Гестационное яйцо. При УЗИ в очень ранние сроки (4-5-я недели) размеры его не превышают 2,5-3 мм, на 5-6-й неделе – уже около 50 мм. До 9-й недели яйцо быстро увеличивается в размере, на 1,5-2 мм каждые 2 дня, т.к. в этот период закладываются внутренние органы.
- Данные, характеризующие состояние плода:
- Количество (одно- и ли многоплодная беременность).
- Положение плода (предлежание) – в норме – головное,
- Фетометрические показатели (измерение размеров плода) на втором скрининге позволяет диагностировать соответствие его размеров сроку гестации, оценить темпы роста, подтвердить срок беременности, выявить внутриутробную задержку развития и врожденные пороки плода:
Недели 11-я 21-я 31-я 40-я Рост, см 6,8 25,9 41,1 51,3 Вес, г 11 416 1779 3373 БРГП, мм 18 50 80 94,5 ДлБ, мм 7 37 61 77 ДГрК, мм 20 50 81 103 ОЖ, мм 51 157 274 347 БРГП – бипариетальный размер головы плода; ДлБ – длина бедра; ДГрК – диаметр грудной клетки; ОЖ – окружность живота
- Сердцебиения плода можно определить при УЗИ уже на 6-й неделе беременности. С ростом плода частота сердцебиения увеличивается: в 6 недель – 100-116, в 9 недель – 145-160 в минуту. После 9-й недели частота снижается. Средней нормой считается показатель 110-180 ударов в минуту.
- Признаки генетических заболеваний (синдрома Дауна и др.):
- ширина воротниковой зоны при первом скрининге (11-14 недель) не должна превышать 3 мм,
![Измерение ширины воротниковой зоны Измерение ширины воротниковой зоны]()
Измерение ширины воротниковой зоны - длина носовой кости оценивается также при первом скрининге – этот показатель в 12-13 недель должен быть 2,0-4,2 мм, к 15-й неделе – 2,9-4,7 мм.
- раскрытый рот, высунутый язык, увеличенное расстояние между глазницами,
![Косвенные признаки синдрома Дауна у плода во втором триместре беременности при 3D УЗИ Косвенные признаки синдрома Дауна у плода во втором триместре беременности при 3D УЗИ]()
Косвенные признаки синдрома Дауна у плода во втором триместре беременности при 3D УЗИ
- ширина воротниковой зоны при первом скрининге (11-14 недель) не должна превышать 3 мм,
- Аномалии анатомического строения внутренних органов:
- головной мозг: размеры боковых желудочков на сроке 18-21 неделя не должны превышать 6-10 мм, большая цистерна – 3-6 мм, окружность головы – 166-+200 мм, лобно-затылочный размер – 60-75 мм, в норме не должно быть никаких новообразований, кист сосудистых сплетений.
- лицевые структуры – отсутствие признаков врожденных аномалий типа «волчья пасть» или «заячья губа»,
- грудная клетка:
- в плевральной и перикардиальной полостях не должно быть скопления жидкости (в перикарде полоса жидкости не должна превышать 2 мм);
- каждое легкое должно занимать одну треть поперечного сечения грудной клетки;
- выделяют три степени зрелости легких:
- 0 – эхогенность легких ниже эхогенности печени,
- 1 – эхогенность легких и печени одинакова,
- 2 – эхогенность легких выше эхогенности печени;
- сердце должно иметь четырехкамерное строение, пороки клапанов и магистральных сосудов не определяются.
- Состояние плаценты:
- Локализация: в норме плацента не должна перекрывать внутренний зев шейки матки,
- Толщина оценивается в месте ее прикрепления к стенке матки, этот показатель должен быть в пределах 2-4,5 см
- Степень зрелости:
- 0 – до 30 нед. = «детское место» молодо, способно полностью обеспечивать ребенка всем необходимым для его роста и дальнейшего развития;
- 1 – 27-36 нед. - в плаценте уже начались изменения, она перестала расти и наращивать толщину;
- 2 – 34-39 нед. – определяются выраженные дегенеративные процессы, она становится местами тоньше, плотнее;
- 3 – после 36 нед – совершенно зрелая плацента, покрыта углублениями, местами определяются отложения солей.
- Околоплодные воды: их объем определяют по индексу амниотической жидкости, в норме должен быть в 28 недель в пределах 12-20 см, в 32 недели – 10-20 см..
- Пуповина: оценка ее состояния состоит в подсчете сосудов, в норме их должно быть 3 (1 вена и 2 артерии).
![Нормальная пуповина при УЗДГ (3 сосуда) Нормальная пуповина при УЗДГ (3 сосуда)]()
Нормальная пуповина при УЗДГ (3 сосуда) - Матка: должен быть в норме, в стенке не должно быть опухолей, миоматозных узлов, оценивается состоятельность послеоперационного рубца (если ранее было кесарево сечение), он должен быть однородным, без включений, толщина не более 3 мм.
- Шейка матки: в норме длина шейки должна быть не менее 35 мм
Б. Что означают отклонения от нормальных показателей УЗИ беременных
Любые отклонения от возрастных вариантов нормальных параметров, вывяленные во время сканирования, являются признаками патологических процессов, поэтому их подробно описывают в протоколе УЗИ беременных.
- Плодное яйцо.
- При УЗИ в срок 10-12 недель определяется плодное яйцо без эмбриона (внутри светло-серого пятна на снимке видно черное пространство вместо бело-серых включений) – характерно для развития ложной беременности (симптом «пустого яйца»).
- Вместо эмбриона на снимке видно множество темных пузырьков – признак аномалии развития плодных оболочек, симптом пузырного заноса.
![УЗ-признаки пузырного заноса УЗ-признаки пузырного заноса]()
УЗ-признаки пузырного заноса - Определение плодного яйца размером 15-25 мм вне полости матки свидетельствует о развитии внематочной беременности или о замершей беременности.
- Данные, характеризующие состояние плода:
- Количество эмбрионов больше одного говорит о многоплодной беременности.
- Положение плода (предлежание) может быть головой вверх (тазовое предлежание) или поперек полости матки (поперечное предлежание),
- Фетометрические показатели меньше принятых нормативов свидетельствуют о внутриутробной задержке развития плода, которая может быть:
- симметричной (пропорциональное отставание от нормы данного срока беременности всех показателей),
- асимметричной (отставание только одного или нескольких показателей).
Выделяют три степени задержки внутриутробного развития:
- 1 степень – отставание на 2-3 недели;
- 2 степень – на 3-4 недели;
- 3 степень – на 5 и больше недель.
- Превышение нормы бипариетального размера головки плода может свидетельствовать о:
- крупном плоде,
- скачкообразном росте эмбриона,
- опухоли головного мозга или о мозговой грыже (эти патологии несовместимы с жизнью),
- гидроцефалии (водянке головного мозга).
![Гидроцефалия (водянка головного мозга) плода Гидроцефалия (водянка головного мозга) плода]()
Гидроцефалия (водянка головного мозга) плода
- Сердцебиения плода: при недостаточном сердцебиении или при сокращении количества ударов раньше времени можно заподозрить брадикардию или замирание беременности
- Признаки генетических заболеваний (синдрома Дауна и др.):
- на раннем сроке (12 недель) признаком является утолщение воротниковой зоны больше 3 мм, на сроке 16-18 недель – больше 5 мм и на сроке 19-24 недели – больше 6мм,
- на 20-й неделе – по носовой кости (она или отсутствует или длина ее менее 2,5 мм)
![Носовая кость плода Носовая кость плода]()
Носовая кость плода
- Анализ анатомических особенностей внутренних органов позволяют определить пороки развития:
- головного мозга - гидроцефалия (расширение желудочков), патология мозжечка, кисты сосудистого сплетения, опухоли ткани мозга и др.,
- сердца – двухкамерное сердце, пороки клапанного аппарата, межжелудочковой и межпредсердной перегородки,
- позвоночника, spina bifida (расщепление позвоночника), сочетаемое с патологией спинного мозга;
- почек и др.
- Плацента:
- Локализация - если плацента прикреплена на расстоянии 5,5см и ниже от внутреннего зева, говорят о низкой плацентации, если она перекрывает внутренний зев частично или полностью говорят о предлежании плаценты. Но в третьем триместре плацента способна мигрировать и «подниматься» выше, поэтому обязателен контроль УЗИ в 27-28 недель.
- Толщина плаценты - если толщина более 4,5см – это свидетельствует о водянке плода, резус-конфликте, инфекционном процессе или сахарном диабете. При толщине 2см и менее говорят о ее преждевременном созревании (старении), что характерно для фетоплацентарной недостаточности.
- Околоплодные воды: маловодие является маркером внутриутробной инфекции плода.
- Матка:
- гипертонус матки при наличии жалоб на боли в животе и кровянистые выделения может быть признаком угрозы невынашивания плода,
- при наличии послеоперационного рубца он считается несостоятельным, когда на нем имеется дефект, например, глубокая ниша в рубце, ткань рубцовая истончена, большое количество гиперэхогенных включений, то есть соединительной, а не мышечной ткани, что повышает риск разрыва матки в родах.
![Несостоятельный рубец на матке Несостоятельный рубец на матке]()
Несостоятельный рубец на матке - Шейка матки: при укорочении шейки до 30 мм у первобеременной и до 20 мм у повторнобеременной ставится диагноз недостаточности шейки матки (истмико-цервикальная недостаточность)
Наличие отклонений от нормальных значений каких-либо параметров не всегда является признаком патологии. Беременные женщины не должны впадать в панику при минимальных отклонениях от нормы. Беременность – это динамический процесс, многие отклонения исчезают со временем по мере роста малыша. Все эти значения важны в первую очередь для лечащего врача, который планирует профилактические и лечебные мероприятия, составляет план течения беременности и родоразрешения.
Видео
| УЗИ при беременности |